Koma, Bewusstlosigkeit, Bewusstseinsstörung
Ein Koma kann durch Unfälle, Erkrankungen oder Giftstoffe entstehen
Das Koma ist ein Zustand tiefer Bewusstlosigkeit. Betroffene haben keine Wahrnehmungen von seinem Körper, geschweige denn von der Außenwelt. Patienten im Koma lassen sich nicht aufwecken, auch nicht durch Schmerzreize. Damit ist das Koma die am weitesten ausgeprägte Bewusstseinsstörung. Der Ausdruck Koma stammt aus der griechischen Sprache und kann in etwa als tiefer Schlaf übersetzt werden. Zu Patienten, die sich in dem Stadium des Bewusstseinsverlustes befinden, sagt der Mediziner auch, sie sind komatös.
Das Koma ist keine eigenständige Erkrankung, sondern ein Symptom einer Erkrankung. Die Ursachen des Komas sind vielfältig. Es handelt sich um verschiedene Einflüsse, die auf das Gehirn wirken. So können Verletzungen (Schädel-Hirn-Trauma), Schlaganfälle oder Stoffwechselstörungen (Diabetes, Lebererkrankungen) in ein Koma münden. Giftstoffe, Drogen und Medikamente beeinträchtigen teils ebenfalls die Gehirnfunktion und können ein Koma erzeugen.
Ein künstliches Koma ist eine kontrollierte Ausschaltung des Bewusstseins mittels Medikamenten (Sedierung, Narkose) und entspricht eigentlich nicht dem Koma im herkömmlichen Sinne, welches ungeplant und ungesteuert auftritt.
Mögliche Ursachen für ein Koma
Die tiefe Bewusstlosigkeit kann unterschiedliche Ursachen haben. Die Funktion des Gehirns wird durch die jeweilige Ursache so beeinträchtigt, dass der Betroffene nichts mehr "mitbekommt". Es kann sich um einen Druckanstieg innerhalb des Schädels handeln, der zu einem Koma führt. Dies ist eine mögliche Folge von Verletzungen (Schädel-Hirn-Trauma), Hirnhautentzündung (Meningitis) oder Gehirnentzündung (Enzephalitis), Schlaganfällen oder Tumoren. Der hohe Druck kann den Hirnstamm beeinträchtigen, so dass es unter Umständen zu lebensbedrohlichen Zuständen kommen kann. Auch Giftstoffe können ein Koma bedingen, ebenso wie Stoffwechselstörungen.
Ein Schädel-Hirn-Trauma wird durch eine Gewalteinwirkung auf den Kopf verursacht, beispielsweise bei Verkehrsunfällen, Haushaltsunfällen (z. B. Stürzen) oder Gewalttaten. Dabei müssen die äußerlich sichtbaren Verletzungen nicht der Schwere des Traumas im Schädelinneren entsprechen, manchmal scheint der Kopf von außen in Ordnung zu sein, während am Gehirn erhebliche Schäden bestehen. Eine Gehirnerschütterung (Commotio cerebri) führt nur manchmal zu einer kurzen Bewusstlosigkeit. Eine Hirnquetschung (Contusio cerebri) ist eine deutliche Verletzung des Gehirns, sie führt üblicherweise zu schwereren Symptomen als eine Gehirnerschütterung. Hier kann es zu einem Zustand entsprechend eines Komas kommen, der über Stunden bestehen bleiben kann. Blutungen infolge von Verletzungen können sich an verschiedenen Stellen entwickeln. Sie können zwischen Schädelknochen und der harten Hirnhaut (Dura mater) liegen und werden dann als epidurales Hämatom bezeichnet. Eine Blutung zwischen der harten Hirnhaut und der weichen Hirnhaut (Arachnoidea) ist ein subdurales Hämatom. Bei heftigen Verletzungen wird außerdem manchmal ein künstliches Koma (länger andauernde Narkose) angewendet.
Am Gehirn kann es oftmals auch ohne äußerliche Einwirkungen zu Blutungen kommen. Neben Verletzungen können z. B. Gefäßveränderungen wie Aneurysmen (Aussackungen) oder ein Bluthochdruck zu Blutungen führen. Bei stark erhöhtem Druck im Kopf aufgrund der Blutung werden Betroffene komatös.
Ein Schlaganfall ist durch eine Mangeldurchblutung am Gehirn bedingt, die am häufigsten wegen Arteriosklerose auftreten kann. Die versorgenden Blutgefäße sind stark verengt oder verlegt. Betroffene mit Schlaganfall können auch ins Koma fallen, es handelt sich dann um ein Coma apoplecticum.
Bei einer Gehirnentzündung (Enzephalitis) oder einer Hirnhautentzündung (Meningitis) ist eine so schwere Beeinträchtigung der Hirnfunktion möglich, dass Patienten ins Koma fallen können. Sie sind manchmal zudem ein Anlass, ein künstliches Koma einzuleiten.
Verschiedene Stoffwechselstörungen haben manchmal ein Koma zur Folge. So kann sowohl eine Überzuckerung als auch eine Unterzuckerung den Bewusstseinsverlust bedingen. Die Überzuckerung mit dem Koma als Folge wird Coma diabeticum bezeichnet. Der hohe Gehalt an Zucker im Blut bewirkt einen Flüssigkeitsentzug der Zellen, so dass das Gehirn nur noch schlecht funktioniert und ein Koma entstehen kann. Die Unterzuckerung kann vor allem bei Diabetikern, die sich zu viel Insulin spritzen, entstehen. Die Zellen des Gehirns werden zu wenig mit Energie versorgt. Das mögliche Koma bei sehr niedrigem Blutzuckerwert wird Coma hypoglycaemicum bezeichnet.
Eine Überfunktion der Schilddrüse kann ebenso wie eine Unterfunktion des Organs in sehr seltenen, schweren Fällen zu einem Koma führen. Eine spezielle Form des Komas bei Schilddrüsenüberfunktion ist das Coma basedowicum bei der Erkrankung Morbus Basedow.
Funktionsstörungen der Leber, die den Körper von vielen Giftstoffen befreit, werden als Leberinsuffizienz bezeichnet. Die Gifte wie beispielsweise Ammoniak können dann erhebliche Probleme am Gehirn bedingen und der Patient kann in ein Koma fallen, das als Coma hepaticum (Leberkoma) bezeichnet wird.
Weitere Erkrankungen im Substanzhaushalt des Körpers können in ein Koma münden. Beispielsweise sind dies Hormonstörungen wie Morbus Addison (Störung der Nebenniere mit Mangel an den Stoffen Cortisol und Aldosteron) und Erkrankungen an der Hirnanhangdrüse (Hypophyse). Ein Nierenversagen (Niereninsuffizienz) führt zur Überhäufung des Körpers mit Giftstoffen, das daraus mögliche Koma wird als Coma uraemicum (urämisches Koma) bezeichnet. Auch langandauerndes, heftiges Erbrechen aufgrund einer Verengung des Magenpförtners (Pylorus) kann ein Koma (Coma pyloricum) bedingen.
Zu den Vergiftungen, die ein Koma verursachen können, gehören Einwirkungen von ganz unterschiedlichen Drogen, Medikamenten oder weiteren Substanzen. Häufig führt der jeweilige Giftstoff unmittelbar zur Bewusstseinsstörung, aber auch eine Schädigung der Leber mit erst nachfolgender Belastung des Gehirns ist möglich.
Des Weiteren können psychische Störungen eine so starke Symptomatik bedingen, dass der Patient in einen komatösen Zustand verfällt.
Symptome beim Koma
Ein Betroffener, der sich im Koma befindet, ist tief bewusstlos. Abhängig von der Ursache und der Schwere des Komas bestehen weitere Symptome. Es gibt mehrere Schweregrade, in die ein Koma eingeordnet werden kann.
- Im Koma-Stadium 1 ist der Betroffene nicht bei Bewusstsein. Die Atmung und die Pupillenbewegung auf Lichtreiz hin sind regelrecht. Der Patient zeigt noch Reaktionen auf Schmerz hin.
- Im Koma-Stadium 2 sind die Schmerzreaktionen erheblich vermindert. Lähmungserscheinungen oder Störungen der Pupillenreaktion bestehen, dies deutet auf Schäden am Gehirn hin.
- Im Koma-Stadium 3 kann es zu Krämpfen der Streckmuskulatur kommen. Die Augenbeweglichkeit ist oft vermindert.
- Das Koma-Stadium 4 beschreibt das Koma im engeren Sinne. Die Pupillen sind weit und zeigen keine Bewegung mehr auf Lichtreize. Die Augen können sich nicht mehr bewegen Ebenso kommt es zu keinerlei Reaktion auf Schmerzreize hin. Die Atmung funktioniert allerdings noch und der Patient holt von selbst Luft.
- Wenn die Atmung nicht mehr von selbst geschieht und auch sonst keine Hirnstamm-Reflexe mehr bestehen, dann handelt es sich um einen Hirntod des Betroffenen.
Patienten können aus dem Koma auch wieder erwachen. Das ist in sehr unterschiedlichen Zeiträumen möglich. Manche wachen nach einigen Stunden wieder auf, andere erst nach vielen Jahren. Weitere Symptome beim Koma können vielfältig sein, je nachdem, aus welchem Grund sich ein Betroffener im Koma befindet.
In der Folge einer Gehirnverletzung wie einer Contusio cerebri (Hirnquetschung) kann es zu Nervenausfällen mit Sensibilitätsstörungen oder Lähmungen kommen. Die Auswirkungen können wieder verschwinden oder in anderen Fällen bestehen bleiben. Besonders schwere Verletzungen des Hirngewebes können mitunter zum Tod führen.
Blutungen am Gehirn können Beschwerden wie Kopfschmerzen, Lähmungen oder Taubheitsgefühl hervorrufen, führen teils zum Koma und können lebensbedrohlich sein. Das epidurale Hämatom (Blut zwischen Hirnhaut und Schädelknochen) kann Symptome wie Kopfschmerzen, Übelkeit, Unruhe und Bewusstseinseinschränkung bis hin zum Koma bedingen. Das subdurale Hämatom (Blut unter der harten Hirnhaut) kann weiterhin Halbseitenlähmungen verursachen.
Ein Schlaganfall führt zu plötzlichen Beschwerden wie Sprachstörungen, Halbseitenlähmungen oder Gefühlsstörungen sowie manchmal zum Koma. Entzündungen wie Meningitis und Enzephalitis führen zu hohem Fieber, Kopfschmerzen, Nackensteifigkeit und bisweilen zu einem Koma.
Eine Unterzuckerung kann sich durch Heißhunger, Zittern und Unruhe bemerkbar machen, ein Koma ist möglich. Ebenso kann dies bei der Überzuckerung auftreten, die oft die typischen Symptome starker Durst und hoher Harnabgang hat.
Ein spezieller Zustand ist das Wachkoma (fachsprachlich: apallisches Syndrom). Betroffene können wach wirken, weil sie die Augen geöffnet haben. Aber weder können sie etwas wahrnehmen noch mit der Außenwelt kommunizieren. Wie bei einem normalen Koma können die Patienten aus diesem Zustand auch wieder aufwachen.
Diagnose bei Patienten im Koma
Der Arzt kann ein vorhandenes Koma leicht testen. Es wird festgestellt, dass der Patient nicht bei Bewusstsein ist, nicht reagiert und nicht zu erwecken ist. Oft bestehen neurologische (das Nervensystem betreffende) Veränderungen.
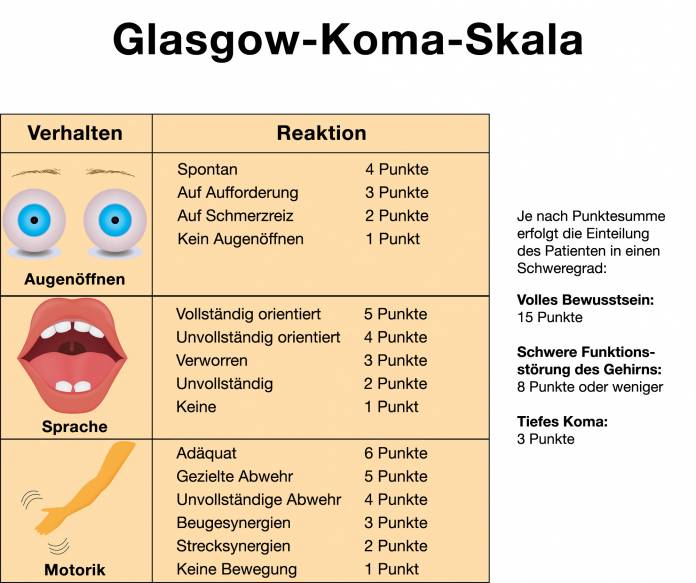
Ein Bewertungssystem, das vielfach eingesetzt wird, ist die Glasgow Coma Scale (GCS, Glasgow-Koma-Skala). Mehrere Parameter werden getestet und bewertet, und zwar die selbstständige Augenöffnung, die Bewegung (oder Muskelreaktion auf Reize hin) und die Kommunikation (Sprechen). Der Patient erreicht mindestens drei Punkte (dann besteht ein tiefstes Koma) bis höchstens 15 Punkte (dann besteht gar keine Einschränkung des Bewusstseins).
Enorm wichtig ist die Ermittlung der Ursache, aufgrund welcher das Koma besteht. Bei vielen Patienten ergibt sich dies bereits aus der Krankengeschichte, oder sie gibt zumindest Hinweise darauf. Danach richten sich auch die weiterführenden Untersuchungen. Eine verunfallte Person mit Bewusstlosigkeit hat beispielsweise in vielen Fällen ein Schädel-Hirn-Trauma, hier ist eine Computertomographie (CT) des Kopfes hilfreich, um die Ursache festzustellen. Unter Umständen muss eine Messung des Hirndrucks mittels einer Sonde erfolgen, die in den Kopf eingeführt wird. Doch ein Unfall kann auch trügerisch im Hinblick auf die Ursache sein, so ist in manchen Fällen ein diabetisches Koma erst dafür verantwortlich, dass der Unfall passiert ist (und nicht das Koma erst durch das Trauma entstanden ist).
Eine Blutuntersuchung ist beim Koma sinnvoll, um z. B. Veränderungen von Leberwerten, Nierenwerten oder Schilddrüsenwerten feststellen zu können sowie das Blutbild zu beurteilen. Insbesondere bei Diabetikern wird der Blutzuckerwert anhand einer Blutprobe gemessen, um eine Überzuckerung, aber auch eine Unterzuckerung ermitteln zu können.
Auch bei einem Substanzmissbrauch zeigen sich oft Hinweise, beispielsweise eine leere Tablettenschachtel - dies ist allerdings keineswegs ein Beweis, denn vielleicht steckt doch etwas ganz Anderes hinter der Bewusstlosigkeit. Beim Verdacht auf die Einnahme von Drogen oder Medikamenten kann meist der Gehalt im Blut bestimmt werden. Der Inhalt eines eventuell ausgepumpten Magens kann ebenfalls untersucht werden.
Differenzialdiagnose
Geklärt werden muss, in welchem Zustand der Bewusstlosigkeit oder Koma sich der Patient befindet und welche Ursache dafür verantwortlich ist.
Bei weitem nicht jede Bewusstseinsstörung ist ein Koma. So ist eine geringe Bewusstseinseintrübung eine Somnolenz (Schläfrigkeit mit gegebener Erweckbarkeit). Eine etwas stärkere Bewusstseinseinschränkung wird Sopor genannt, hier reagieren die Betroffenen erst auf starke Reize, teilweise erst auf Schmerz hin. In einem Koma fehlt dies komplett. Eine kurzdauernde Bewusstlosigkeit oder Ohnmacht wird in der Medizin als Synkope bezeichnet.
Eine Gehirnerschütterung (Commotio cerebri) als vergleichsweise leichte Form einer Unfallfolge führt nur zu einer kurzfristigen Bewusstseinsstörung oder manchmal auch Bewusstlosigkeit, zu Kopfschmerzen oder Übelkeit. Die Gehirnerschütterung ist keine bedrohliche Störung, sie geht von selbst wieder zurück, aber lässt sich nicht immer sicher von schweren Schäden unterscheiden. Betroffene sollten daher für mindestens einen Tag in der Klinik überwacht werden.
Abgegrenzt werden vom Koma muss auch das seltene Locked-In-Syndrom. Betroffene Patienten sind bei Bewusstsein, können sich aber nicht bewegen (außer Augenbewegungen nach oben und unten und Lidschlag).
Therapie bei Bewusstlosigkeit und Koma
Eine Behandlung richtet sich im Wesentlichen nach der Ursache. Deshalb gibt es viele Möglichkeiten, wie Mediziner beim Koma handeln. Oft lässt sich die Bewusstlosigkeit einfach beheben, in anderen Fällen gestaltet es sich viel schwieriger.
- Besteht das Koma wegen einer Unterzuckerung, dann wird allmählich Zucker zugeführt.
- Eine Überzuckerung wird mit der vorsichtigen Gabe von Insulin oder anderen Medikamenten behandelt.
- Ein Nierenversagen (Niereninsuffizienz) als Ursache kann eine wiederholte Blutreinigung (Dialyse) erforderlich machen.
- Leberschäden und -funktionsstörungen sind oft nicht gut zu behandeln. Bei schweren Schäden kann manchmal nur eine Lebertransplantation noch den Zustand des Patienten verbessern.
- Unmittelbare Hirnschäden wegen einer Verletzung oder einem Schlaganfall lassen sich manchmal nur durch ein künstliches Koma behandeln. Schlafmittel (Barbiturate) stellen das Gehirn ruhig und sorgen dafür, dass es sich besser wieder erholen kann.
- Ein hoher Hirndruck muss gesenkt werden. Zunächst werden dafür Medikamente eingesetzt. Nützen diese nicht ausreichend, dann können weitergehende Maßnahmen erforderlich sein, in Ausnahmefällen auch die Eröffnung des Schädels mit Herausnahme eines Teils des Schädelknochens, so dass der Druck weggenommen wird. Später, meist nach Wochen, kann das Knochenstück wieder eingefügt werden.
Prognose bei Patienten, die sich im Koma befinden
Die Aussichten sind im erheblichen Maße davon abhängig, welches die Ursache der Bewusstlosigkeit oder des Komas ist und welcher Schweregrad besteht. Patienten können lediglich kurze Zeit ohne Bewusstsein sein und später wieder komplett genesen, aber in anderen Fällen kann ein Zustand mit ausgeprägtem Koma auch lebensbedrohlich sein.
Die Prognose ist beispielsweise bei einer Überzuckerung bei Diabetes gut, weil die Störung schnell und leicht wieder beseitigt werden kann. Beim Schädel-Hirn-Trauma kann die Prognose höchst unterschiedlich sein, ebenso wie bei der Einwirkung von Giftstoffen, Drogen oder Medikamenten. Der Schlaganfall als Komaursache hat eher schlechte Aussichten, da Auswirkungen wie Lähmungen dauerhaft bestehen bleiben können und Patienten manchmal auch daran versterben können. Eine ausgesprochen ungünstige Prognose hat das Leberkoma, hier muss im Prinzip immer eine Lebertransplantation erfolgen.
Hinweise für Patienten
Angehörige eines Menschen im Koma haben oft Schwierigkeiten, mit der Situation zurechtzukommen. Das ist ganz normal, kann aber trotzdem die Angehörigen sehr belasten. Oft kommen auch noch weitere Probleme hinzu, beispielsweise behördliche oder finanzielle Dinge für den im Koma liegenden Patienten zu regeln. Am meisten fragen sich die Umstehenden jedoch, ob der Betroffene irgendetwas wahrnimmt oder ob es etwas nützt, mit ihm zu sprechen. Dazu kann von Seiten der Medizin keine eindeutige Aussage getroffen werden. In jedem Fall kann es der Bezugsperson helfen, mit dem Koma-Patienten zu reden, und schaden kann es definitiv nicht.
Sind Patienten aus dem Koma erwacht, wirkt für sie die Welt häufig wie verändert. Es handelt sich beim Koma nicht bloß um einen Schlaf, nach dem gleich wieder Klarheit herrscht. Es dauert teils Wochen bis Monate, bis wieder Normalität ins Leben einkehrt. Die ursprüngliche Erkrankung macht sich häufig erst noch als Schwächung bemerkbar oder bringt sogar Folgeerscheinungen wie z. B. Lähmungen mit sich. Doch auch aus psychischer Sicht beschäftigt die Patienten der überstandene Zustand und die Erkrankung. Vielen wird klar, dass sie nicht mehr allzu weit vom Tod entfernt waren, und nehmen die Welt nun ganz anders wahr. Betroffene denken oft viel nach und setzen neue Prioritäten. Dass dabei ungewohnte Gefühle auftreten, ist ganz normal. Betroffene sollten sie annehmen, ihnen steht dazu, falls notwendig, auch psychologische Hilfe zur Verfügung.
Weiterführende Informationen
Beurteilung mit der Glasgow Coma ScaleSelbsthilfe für Angehörige von Menschen im Koma oder Wachkoma
Psychologische Auswirkungen und Ängste nach dem Aufwachen
Forschung: Was empfinden Menschen im Koma?
aktualisiert am 05.10.2023